在宅看護で大切な10個のこと|患者のニーズや提供するメリット・デメリットも合わせて解説!
2024.04.22
2025.05.26


この記事の著者
「在宅看護を行ううえで大切なことは?」「在宅看護を提供するメリット・デメリットが知りたい」
このような悩みを抱えている医療機関の方も多いのではないでしょうか。
在宅看護を行ううえで、患者とのコミュニケーションや多職種連携など大切なことがたくさんあります。
本記事では、在宅看護で大切にすべき10個のことや医療機関が在宅看護を提供するメリット・デメリットを紹介します。
在宅看護の導入を検討している医療機関や現在在宅看護を導入している医療機関は、ぜひ参考にしてください。
ファストドクターでは、夜間休日の往診を解消するために、現場を知る往診医やスタッフが往診・オンコールをワンストップで代行します。低コストかつ低リスクで24時間体制を貴院とともに作り上げ、切れ目のない医療の提供が可能となります。
提携医療機関数は641機関を突破しており、委託患者数は93,700人以上、5都市6医師会と契約を結んでいます。多くの医療機関で導入されている実績があり、提携後、離職率や働き方の改善を実感していただいております。
また、現在ファストドクターでは在宅医療を行う医療機関者様を対象に、無料トライアルを含めた特別キャンペーンを実施しています。夜間休日の往診やオンコールでお悩みの場合は、ぜひご相談ください。

在宅看護が注目を集める背景

厚生労働省は、団塊の世代が前期高齢者となる2025年に日本国内の高齢者の割合は30%を超え、そのうち75歳以上の後期高齢者は18%にのぼることを報告しました。
(参考:厚生労働省「在宅医療・介護の推進について」)
また、内閣府は65歳以上の高齢者のうち認知症等の症状をもつ患者数と有病率を調査しています。
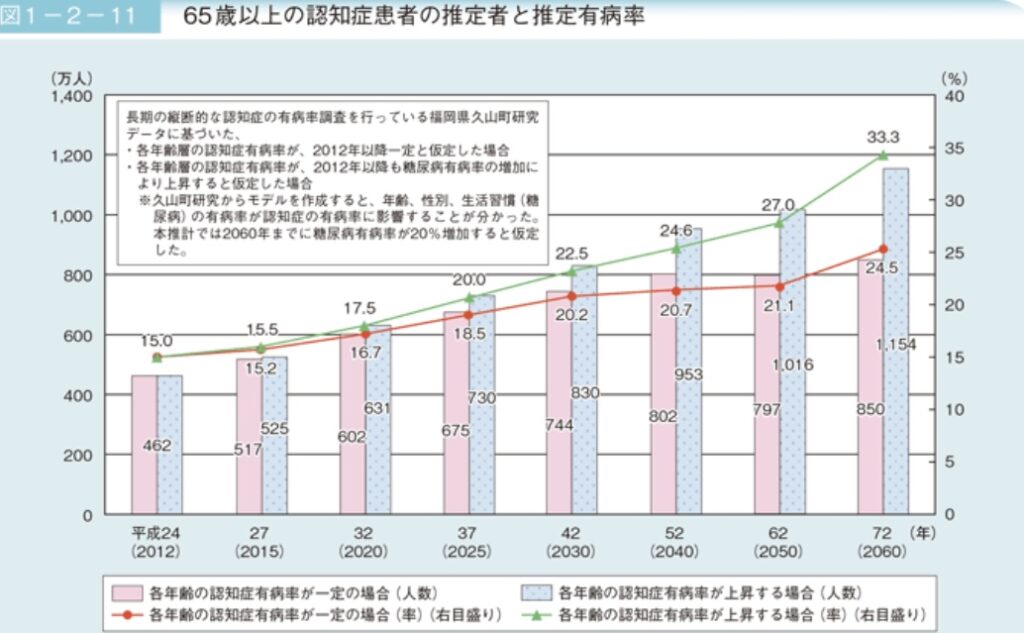
(引用:内閣府「高齢社会白書」)
調査では、2025年には認知症等の症状をもつ高齢者は600万人を超え、高齢者の有病率も20%(5人に1人)になることが予想されました。
高齢化が社会問題として取り上げられる日本において、高齢者の割合は増加の一途をたどり、同時に疾患を抱えている高齢者の割合も増加傾向にあることがわかります。
在宅看護を受ける患者の動向とニーズ
厚生労働省の「在宅医療を受けた推計外来患者数の年次推移」では、在宅看護を受けた患者数は1996年から2005年までは年間約70,000人と「ほぼ横ばい」で推移していました。
しかし、日本の高齢者の割合増加に伴い2008年以降から在宅看護を利用する患者は増加傾向にあり、2020年には年間約17万人の患者が在宅看護を利用しています。

(引用:厚生労働省「患者調査の概況」)
厚生労働省による調査結果からわかる通り、在宅看護を求める患者の数は年々増加傾向にあることがわかります。
また、内閣府が行った高齢期の生活に関する意識調査では、治る見込みがない疾患にかかった場合でも自宅で最期を迎えたいと希望している60歳以上の方が約半数にのぼることが明らかとなっています。(参考:内閣府「高齢社会白書」)
今後も高齢化が進む日本では、在宅看護のニーズが高まることが想定されます。
そのため、医療機関は患者の希望に沿った医療提供の充実が求められるのです。
在宅看護で大切な10個のこと

今後の在宅看護の需要拡大を見据えて在宅看護の提供を検討している医療機関も多いことでしょう。
ここでは、在宅看護を行ううえで医療機関が大切にするべき10個のことを紹介します。
- コミュニケーション力
- 多職種との連携
- 十分な看護技術
- 社会資源に関する知識
- 生活環境の把握
- 緊急時にも良質な医療を提供できるスキル
- 看護師の運転免許の取得
- プライバシーに配慮した対応
- 介護者へのケア
- アセスメント能力
すでに在宅看護を提供している医療機関の方も患者の満足度を高める看護を提供できるように参考にしてください。
①コミュニケーション力
在宅看護では患者の自宅へ訪れて看護を提供するため、医療機関での看護と比べて患者との関わり方がより深くなります。
そのため、患者が心地よく看護を受けられるようにコミュニケーション力が求められます。
また、患者によってはご家族も同居している場合があるため、ご家族ともコミュニケーションをとることを心がけてください。
「現状どのような支援が必要なのか」「困っていることはないか」「今後どのような課題があるか」などを話し合いながら訪問看護を行うことが大切です。
②多職種との連携
在宅看護で患者に対する手厚い看護を提供するためには多職種との連携も重要です。
多職種連携とは、在宅看護において1人の患者に対して看護師、介護士、理学療法士など様々な職種の方がそれぞれの専門性を活かしてサポートを行うことを指します。
多職種連携を行うことで在宅看護を利用する患者に対してこれまで以上に専門性の高い多様なサービスの提供が可能となるのです。
そのため、在宅看護を提供する場合は患者へ手厚いサポートをできるように他の職種と密に連携を取りながら看護を行うことが大切です。
③十分な看護技術
在宅看護では、基本的に看護師が一人で患者宅に訪れて看護を提供しなければなりません。
他の看護師や医師を頼りにできないため、一人で患者対応が行えるように看護技術をマスターしておく必要があります。
例えば、バイタル測定の技術、体位変換、吸引などのスキルが求められます。
また、在宅看護では限られた時間のなかで看護を提供する必要があるため、ケアに優先順位をつけて患者に適した看護を提供していくことも大切です。
④社会資源に関する知識
在宅看護で患者宅に訪れる際は社会資源に関する知識の習得も大切なポイントです。
在宅看護と保険制度等の社会資源は切っても切れない関係です。
患者や家族から制度について質問されることもあります。
患者や家族からの質問に対して正確に答えられるように在宅看護に関する制度や社会資源の知識をインプットしておきましょう。
⑤生活環境の把握
在宅看護は、患者の生活環境を整えることも重要な仕事の1つです。
患者がどのような生活を送っているのか、生活環境を十分に把握し尊重しながら援助を行う必要があります。
また、生活のなかで患者が健康問題を引き起こすことがないように教育的な支援や改善を求めることも必要です。
患者の生活環境を十分に把握してよりよい生活を送れるようにサポートしてください。
⑥緊急時にも良質な医療を提供できるスキル
在宅看護の際には、思いもよらないようなことが起こる可能性もあります。
例えば、患者は健康状態に問題を抱えている方が多いため、体調の急変が起こることも考えられるでしょう。
在宅看護では緊急時も看護師一人で対応しなければいけない場面が多くあります。
医療機関のように必要な設備が整っていないことが予想されます。緊急時にも良質な医療を提供できるスキルを身に付けておくことも大切です。
⑦看護師の運転免許の取得
在宅看護では、患者の家まで出向くのに自動車を利用する場面が多くあります。
医療機関によっては自転車や電車で移動することもありますが、基本的には自動車での移動がほとんどです。
そのため、訪問看護師を募集する際は普通自動車の運転免許を持っていることを条件とする必要があります。
また、住宅街の細い道を通ることも予想されるため、運転や土地に慣れておくことも大切です。
⑧プライバシーに配慮した対応
在宅看護においては、利用者やその家族に対して思いやりを持った接し方とプライバシーの保護が不可欠です。
在宅でのケアは「他者の生活空間にお邪魔する」という認識が重要で、これがないと信頼を築くのは難しいでしょう。たとえば訪問時には必ず丁寧なあいさつを心がけることや、着替えや身体を洗う際に自然と目につく部分にタオルをかけるなど細やかな配慮が必要です。
さらに、介護者である家族には何をするのかを理解しやすく伝えることで安心感を与えます。
接遇の姿勢は利用者の満足度に結び付くため、日々のケアにおいては心からの優しさと配慮が求められます。
⑨介護者へのケア
介護者が心身共に健やかであることは、患者に対して質の高いケアを提供するために欠かせません。そのため、介護者の負担を軽減するために以下のようなサポートを利用することを促しましょう。
- レスパイトケア
- ショートステイ
- デイサービス
- 訪問入浴介護
また、看護師が介護者に対してより負担の少ない介護方法や心理的なサポートを提供することも大切です。
介護者の健康状態を保つことができれば、結果として患者に対してもより良いケアが可能となるのです。
⑩アセスメント能力
患者が快適な生活を送るために、患者の健康や生活環境を的確に理解し適切なケアがどのようなものか判断する力は必須です。
体調や生活環境の変化に敏感であることが求められ、変化があれば即座に適切な対応を取ることが求められます。
効果的なケアを提供するためには完了の日常を注意深く観察しそれをもとに評価を行うことが大切です。
在宅看護を提供するメリット

医療機関が在宅看護を提供するメリットは以下の3つです。
- 患者にとって精神的負担が少ない
- 通院が難しい患者にも対応できる
- 患者と家族の希望を反映しやすい
在宅看護の提供を検討している医療機関の方はぜひ参考にしてください。
メリット①患者にとって精神的負担が少ない
医療機関で入院する場合は常に周りの患者や看護師に気を遣わなければならず、患者にとっても精神的負担が大きくなります。
その点、訪問看護は患者宅で看護を行えるため、通院や周囲への気遣いなどがなくなり、住み慣れた環境で医療を提供できるのがメリットです。
メリット②通院が難しい患者にも対応できる
患者のなかには体が不自由などで通院が難しい方もいます。
また、1人暮らしをしている高齢者の場合、サポートなしでは来院ができないケースもあるでしょう。
患者へ在宅看護を提供することで、通院が難しい患者に対しても医療提供が可能となります。
患者の通院の負担を削減して、医療の継続率を高められる点もメリットとなります。
メリット③患者と家族の希望を反映しやすい
在宅看護は患者宅に訪れて看護を行うため、患者の家族とコミュニケーションをとれます。
その際に患者や家族の希望を聞くことで今後の方針に反映できます。
また、家族から患者の自宅での様子や体調の変化などを聞くことで今後の看護体制の強化にもつながるでしょう。
在宅看護は患者や家族とのコミュニケーションを密にとれるため、患者や家族に寄り添った医療の提供が可能となるのです。
在宅看護を提供するデメリット・課題
在宅看護の提供にはメリットだけでなくデメリットもあるため注意が必要です。
在宅看護を提供するデメリットには以下の3つがあります。
- 看護師の業務負担の増加
- 最先端の医療を提供できない
- 入院と比べた際の介護者への負担
以下でデメリットの詳細を確認していきます。
デメリット①看護師の業務負担の増加
在宅看護を提供する場合、看護師の業務負担が増加します。
特にこれまで在宅看護を行ってこなかった医療機関が提供する場合、今までの業務とは別に新たな負担が看護師にかかることになります。
また、24時間の在宅看護を行う場合は、夜間や休日にオンコール体制を整えなくてはなりません。
オンコールを導入するとさらなる負担増となるため注意が必要です。
デメリット②最先端の医療を提供できない
在宅看護のデメリットは、高度な最先端医療を提供することが難しい点です。最先端の治療は、環境が整った医療機関でないと提供できません。
そのため、精密検査や手術などを行う場合は、患者に医療機関に出向いてもらう必要があります。
患者の体調急変の際にすぐに最先端の医療を提供できない点もデメリットといえるのです。
デメリット③入院と比べた際の介護者への負担
入院の場合は看護師や介護スタッフが日常生活のあらゆるサポートをしてくれるため患者は安心して療養できます。
これに対して、在宅療養では排泄や清潔を保つケアを家族の手で行う必要があるため、介護の負担が増えるという点が課題となります。
また、入院している場合は医療専門家が常にそばにいて緊急時には迅速に対応してもらえるので安心ですが在宅療養では夜間などに急変した場合、医療者がすぐに駆けつけられず、家族だけで対処しなければならない場面が考えられるため介護者の負担が増え点がデメリットとなります。
往診代行サービスの利用で在宅看護の提供がスムーズに!

在宅看護は高齢者が増加する日本においてニーズが高い反面、医療機関に勤める看護師の負担が増大します。
また、すでに在宅看護を行っている医療機関のなかにも在籍看護が負担になっている場合も多いことでしょう。
医療機関に勤める看護師に負担なく在宅看護サービスを行うためには、往診代行サービスの利用がおすすめです。
往診代行サービスを利用することで、看護師の負担を最小限に抑えた在宅看護の提供が可能となります。
在宅看護に関するよくある質問

在宅看護は高齢者以外にもニーズがありますか?
在宅看護を求めるのは高齢者だけではありません。
厚生労働省は在宅看護を受けた年齢別割合の調査を行い、以下の通り報告しました。
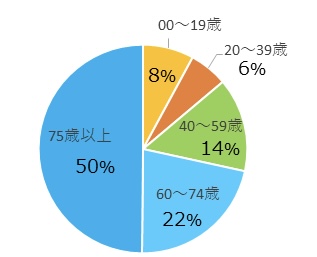
(引用:厚生労働省「社会医療診療行為別統計」)
在宅看護は60歳以上の方が受ける割合が多いですが、60歳未満の割合も25%以上にのぼります。
在宅看護は高齢者のみならず幅広い年齢層の方に需要があることが分かります。
小規模の医療機関が在宅看護を提供する方法はありますか?
小規模の医療機関の場合、医師や看護師の人数に限りがあります。
そのため、人手不足により在宅看護を患者へ提供することに難しさを抱えている場合もあります。
そのような場合でもニーズに応えて在宅看護を提供したい場合は往診代行サービスの利用がおすすめです。
往診代行を行う外部機関と提携することで、医療機関に在籍する医師・看護師が少なくても在宅看護の提供が可能となります。
在宅看護を導入して患者の希望に沿った医療提供を実現しよう!

在宅看護を導入することで患者のニーズに合った医療提供が可能となります。
在宅看護の提供により患者の満足度を高められれば、集患につながり経営の安定化を図れるでしょう。
また、患者にとっても来院が不要になり、治療の継続がしやすくなります。
在宅看護を導入して患者の希望に沿った医療提供を実現させてください。
ファストドクターでは、夜間休日の往診を解消するために、現場を知る往診医やスタッフが往診・オンコールをワンストップで代行します。低コストかつ低リスクで24時間体制を貴院とともに作り上げ、切れ目のない医療の提供が可能となります。
提携医療機関数は641機関を突破しており、委託患者数は93,700人以上、5都市6医師会と契約を結んでいます。多くの医療機関で導入されている実績があり、提携後、離職率や働き方の改善を実感していただいております。
また、現在ファストドクターでは在宅医療を行う医療機関者様を対象に、無料トライアルを含めた特別キャンペーンを実施しています。夜間休日の往診やオンコールでお悩みの場合は、ぜひご相談ください。



関連記事RELATED







