在宅医療における多職種連携の必要性とは?連携の課題や成功のポイントを詳しく解説!
2024.05.02
2025.08.18


この記事の著者
「在宅医療を提供するうえで多職種連携は必要?」「在宅医療の多職種連携の課題や成功のポイントは?」
在宅医療を提供する医療機関のなかにはこのような悩みをお抱えの方も多いのではないでしょうか?
近年、医療現場において患者のニーズに応えた多様な医療サービスの提供が求められています。
本記事では、在宅医療における多職種連携の必要性を解説していきます。また、多職種連携の課題や成功のポイントも解説するため参考にしてください。
ファストドクターでは、夜間休日の往診を解消するために、現場を知る往診医やスタッフが往診・オンコールをワンストップで代行します。低コストかつ低リスクで24時間体制を貴院とともに作り上げ、切れ目のない医療の提供が可能となります。
提携医療機関数は641機関を突破しており、委託患者数は93,700人以上、5都市6医師会と契約を結んでいます。多くの医療機関で導入されている実績があり、提携後、離職率や働き方の改善を実感していただいております。
また、現在ファストドクターでは在宅医療を行う医療機関者様を対象に、無料トライアルを含めた特別キャンペーンを実施しています。夜間休日の往診やオンコールでお悩みの場合は、ぜひご相談ください。

在宅医療における多職種連携とは?
近年、在宅医療を求める方の増加により患者のニーズも多様化しています。高齢者のなかには、在宅医療において診察に加えて介護や食事面のサポートを求める声も増加しています。
在宅医療における多職種連携とは、1人の患者に対して医師や看護師、介護士など様々な職種の方がそれぞれの専門性を活かしてサポートを行うことを指します。
他職種連携を行うことにより、在宅医療を利用する患者に対してこれまで以上に専門性の高い多様なサービスの提供が可能となるのです。
在宅医療の多職種連携の必要性
厚生労働省は、高齢化が急速にすすむ日本社会において『地域包括ケアシステム』の構築を推進しています。
地域包括ケアシステムとは重篤な要介護状態になった場合でも、住み慣れた街で最期を迎えられるように住まい・医療・介護・予防・生活支援を一体的に提供するシステムのことです。
日本では、2025年を目途に団塊の世代が75歳以上となるため、地域包括ケアシステムの重要性がますます増していくことが予想されています。
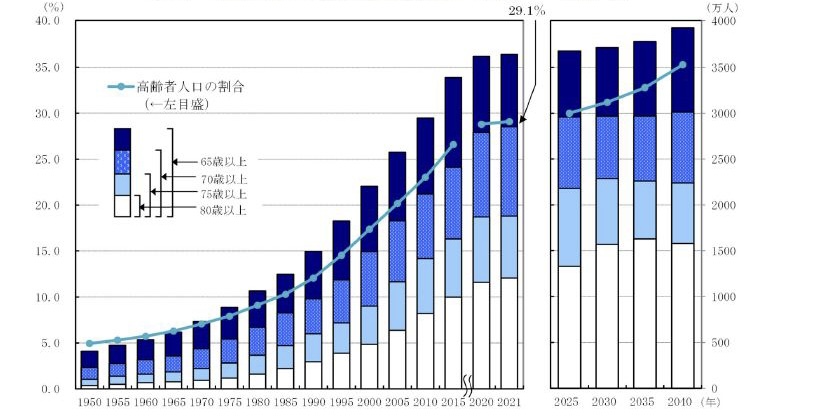
(引用:総務省「高齢者の人口」)
総務省は、2025年を境に75歳以上の後期高齢の割合が全高齢者人口のなかでも半数を超えることを報告しました。
高齢者の自分らしい生活をサポートするためにも、様々な職種が連携・補完しあいながら医療を提供する「多職種連携」が重要となるのです。
在宅医療に関わる職種と役割
在宅医療は、患者が自宅で治療やケアを受けることができる医療の形態で、多くの専門職が連携して支えています。
それぞれの職種が持つ専門的な知識とスキルを活かし、患者の生活の質を向上させることを目指しています。
在宅医療においては、医師・看護師・ケアマネジャーをはじめ、さまざまな専門職がチームを組み、個々の患者に合わせたケアプランを提供しています。
在宅医療で特に関わることの多い職種とそれぞれの役割を確認していきます。
医師
在宅医療における医師の役割は、多岐にわたります。主に診断や処方、治療方針の決定を行い、患者の健康状態を継続的にモニタリングします。
患者が安全かつ快適に日常生活を送れるように、適切な治療計画を立てることが求められます。
また、患者や家族の相談に応じ治療に関する助言を行うことも重要な役割の一つです。
必要に応じて他の専門職とのチーム連携を行い、総合的なケアを提供する責任があります。
歯科医師
在宅医療における歯科医師の役割は、主に患者の口腔内の健康を守ることにあります。
定期的な口腔内のチェックやクリーニングだけでなく、義歯の調整や虫歯の治療なども在宅で行います。
また、食事摂取が円滑に行われるよう口腔内の状態を整えることで、全身の健康を維持する重要な役割を担っています。
口腔内の問題が他の健康問題に繋がらないよう、定期的な訪問を通じて患者の健康をサポートします。
看護師
看護師は、在宅医療チームの中で患者の身近な存在として日常的な看護ケアを提供します。
医師の指示に基づいた治療の補佐や、血圧や体温などの健康チェックを通じて患者の状態を常に観察します。
また、患者や家族への健康教育や心理的サポートも担い、安心して在宅療養を続けられるよう支援します。
緊急時には速やかに対応し医師や他の専門職と連携して適切なケアを提供する役割も担います。
ケアマネジャー
ケアマネジャーは在宅医療のケアプランを策定し、患者やその家族が必要とする介護サービスを適切に受けられるよう調整を行います。
患者の生活環境や状況を評価し、医療・介護サービスを効果的に統合することで患者が自立した生活を送る手助けをします。
また、定期的に患者や家族と面談し状態の変化やニーズに応じたケア内容の見直しを行い、最適なサポートを継続する役割を担います。
訪問介護士
訪問介護士は、在宅での生活を支えるために直接家庭を訪問し日常生活のサポートを行います。
入浴や食事の介助、排泄のケアなど患者の身体的なサポートを提供するだけでなく掃除や買い物といった生活援助も担当します。
また、患者の体調の変化を感じ取った際にはすぐに医師や看護師に報告し、適切な対応を図るための調整役としても重要な役割を果たします。
患者の尊厳を尊重しつつ、自立した生活をサポートしています。
栄養管理
在宅医療での栄養管理士の役割は、患者一人ひとりに合わせた栄養プランを作成し健康維持をサポートすることです。
食事制限や特別な栄養が必要な患者に対し、適切な食事指導を行い栄養状態の改善を図ります。
また、患者の嗜好や生活習慣を考慮し無理なく続けられる食事プランを提案することで、生活の質の向上に貢献しています。
他の医療スタッフと協力しながら栄養面から全体的な医療ケアを支える役割を担っています。
薬剤師
薬剤師は、患者が安全に服薬できるように薬の管理をサポートします。在宅医療では、患者の理解や服薬状況を把握し必要に応じて薬の変更や服薬方法の指導を行います。
また、新しい薬の有効性や副作用をモニタリングし医師と連携しながら最適な薬の選択をサポートします。
薬に関する相談の窓口として、患者や家族からの質問に答え不安の解消につとめる役割も持っています。
理学療法士
理学療法士は、患者の身体機能を改善し生活の質を向上させるためにリハビリテーションを行います。
個々の患者に合わせた運動プログラムを作成し、筋力、柔軟性、バランスの向上を目指します。
在宅での生活をサポートするため患者とその家族に対しても生活環境に応じたアドバイスや適切な介助方法を指導します。
定期的に評価を行いながら、患者の身体状況に合わせてプログラムを調整し継続的なケアを提供します。
言語聴覚士
在宅医療における言語聴覚士の役割は、言語障害や嚥下障害を持つ患者をサポートすることです。
聞く、話す、飲み込むといった基本的な能力の改善を目指し、個々の患者に適したリハビリテーションプログラムを提供します。
また、コミュニケーションの改善を通じて患者の社会参加を支援し自尊心を高める手助けも行っています。
家族に対しても、適切なケア方法を伝え、家庭でのサポート体制を整える役割を果たしています。
在宅医療の多職種連携では、各職種の方々がそれぞれの専門性を活かすことで質の高い医療サービスの提供が可能となります。
在宅医療で多職種連携を行うメリット

医療機関が在宅医療で多職種連携を進めることで以下のメリットがあります。
- 質の高い医療が提供できる
- 専門分野を相互に補完できる
- 幅広いニーズに柔軟に対応できる
それぞれのメリットを理解して、多職種連携の体制構築を進めましょう。
メリット①:質の高い医療が提供できる
専門性の高い様々な職種の方々がチームとなって在宅医療を行うことで、患者に対して質の高い医療の提供が可能となります。
チーム内で専門的な視点でアセスメントを行い、治療やケアの内容を共有することで、連携しているチーム全体で患者状態を詳細に把握できます。
また、在宅医療を行うなかで出てくる問題に対して担当を決め、各職種が専門的な視点で問題に取り組むことで患者へのケアの質向上も期待できるのです。
メリット②:専門分野を相互に補完できる
在宅医療で多職種連携をすることで、患者の様々な症状への対応が可能となります。
例えば、口腔ケアは内科医や外科医では十分に行えません。
多職種連携により医師、歯科医、理学療法士など様々な専門性をもつ方が力を合わせることで、それぞれの症状に対して専門性の高い医療の提供が可能となるのです。
在宅医療で多職種連携を進めることで、患者の症状に対して最適な医療を提供できる点もメリットといえます。
メリット③:幅広いニーズに柔軟に対応できる
自宅で生活を送る高齢者のなかには、生活習慣病や認知症など様々な慢性疾患と向き合いながら生活を送る方が多数います。
また、生活様式や家族関係の違いなど患者の社会背景は複雑化しており、求められる医療ニーズは多様化しています。
しかし、1つの専門職で行えることには限界があり、全てのニーズに応えることはできません。
医療に加えて介護やリハビリなど多職種連携を行うことにより患者の幅広いニーズに対して柔軟な対応が可能となります。
在宅医療での多職種連携の課題
在宅医療の多職種連携には、以下の課題があります。
- 医療スタッフが多職種連携に慣れていない
- 医療スタッフの人材不足
多職種連携の体制構築を進めるために、課題を理解しておきましょう。
課題①:医療スタッフが多職種連携に慣れていない
これまで、在宅医療は医師や看護師が患者宅へ訪れて診療を行うのが一般的だったため、在宅医療における多職種連携はまだまだ新しい取り組みというのが現状です。
そのため、他の職種と連携をとりながら患者のサポートを行うことに慣れていない医療スタッフが多いのが現状です。
多職種連携に慣れていない段階では、チーム内でうまくコミュニケーションが取れず患者の求める十分なサポートを提供できない恐れがあります。
課題②:医療スタッフの人材不足
在宅医療に対応して多職種連携を図るためには、チーム内で十分なコミュニケーションをとる必要があります。
しかし、人手不足が深刻化する医療業界において多職種連携を進めるための医療スタッフが足りていない現状にあります。
そのため、毎回同じ医療スタッフが勤務できず、十分なチーム体制を築けない場合もあるのです。
在宅医療の多職種連携を成功させるポイント

在宅医療の多職種連携を成功させるためには、以下の4つのポイントを理解しておきましょう。
- こまめなコミュニケーションが取れる環境を整備する
- 各自の専門に特化する
- 共通の目標を明確にする
- 往診代行サービスを利用する
各ポイントの詳細を理解して、在宅医療の多職種連携を成功させてください。
ポイント①:こまめなコミュニケーションが取れる環境を整備する
在宅医療の多職種連携を成功させるためには、職種間における良好なコミュニケーションが重要です。
患者の変化に気づいた際は、関連する職種に早急に共有することが求められます。
そのため、職種間でのこまめな連携が取れる環境を整備することが必要です。
オンラインでの情報共有システムの構築などにより、チーム内での情報共有のスムーズ化を進めることが大切です。
ポイント②:各自の専門に特化する
それぞれの職種の専門分野に対しては、各自責任を持って対応することが重要です。
専門性を活かして患者の対応をすることで、よりよい医療の提供が行えます。
また、それぞれの職種が常に向上心を持って改善していくことで、よりよいチーム体制を整えられます。
チームでケアしているという責任感を忘れずに、自分の専門分野に関しては誰よりも高い専門性を持って対応することが大切です。
ポイント③:共通の目標を明確にする
在宅医療の多職種連携を成功させるためには、チームやご家庭で共通の目標を作り明確にすることが重要です。
チーム内で目標が明確になっていないと職種間で認識に食い違いが生じてしまいます。
また、多職種連携のチーム内だけでなく患者・ご家族とも今後の方向性や目標を共有することも必要です。
患者に関わる全ての方が共通の目的を持つことで、多職種とご家庭の両方の側面から患者への手厚いサポートが可能となります。
ポイント④:往診代行サービスを利用する
在宅医療の多職種連携では、医師と他の職種との密な連携が必須です。
しかしながら、自身が抱える業務負担が大きい場合、他の職種とこまめなコミュニケーションが取れません。
そのような場合には、往診代行サービスを利用することで医師の負担を削減することが可能です。様々な業務を抱える医師に配慮した体制構築も検討することが大切です。
在宅医療の多職種連携に関してよくある質問

2025年問題とは何ですか?
2025年問題とは、人口が多い団塊の世代(1947〜1949年生まれ)が75歳に到達することで起こる社会問題のことです。
2025年には75歳以上の後期高齢者は日本の人口全体の18%を占めると予想されています。
後期高齢者の人口増加に伴い年金・医療・介護のニーズが高まります。それに伴う社会保障費の急増などの問題を2025年問題と呼びます。
在宅医療の介護連携推進事業 8つの取り組みとは何ですか?
高齢者が住み慣れた街で快適に生活を送るためには医療と介護の一体化は欠かせません。
厚生労働省により在宅医療と介護を一体的に提供するために介護連携推進事業の取り組みが進められています。
- 地域の医療・介護の資源の把握
- 在宅医療・介護連携の課題の抽出と対応策の検討
- 切れ目のない在宅医療と在宅介護の提供体制の構築
- 医療・介護関係者の情報共有の支援
- 在宅医療・介護関係者に関する相談支援
- 医療・介護関係者の研修
- 地域住民への普及啓発
- 在宅医療・介護連携に関する関係市町村の連携
これらが介護連携推進事業の8つの取り組みとなります。
在宅医療で多職種連携を進めて患者のニーズに応えよう!

今後ますます高齢者が増加する日本社会において、在宅医療に求められる患者のニーズも多様化することが予想されます。
各職種の専門性の高い方々が力を合わせることで、よりよい医療提供が可能となります。
また、良質なサービスの提供は患者の満足度を高めて医療機関の信頼向上にもつながることでしょう。
患者のニーズに応えた医療提供ができるよう、多職種連携の体制構築を進めてください。
ファストドクターでは、夜間休日の往診を解消するために、現場を知る往診医やスタッフが往診・オンコールをワンストップで代行します。低コストかつ低リスクで24時間体制を貴院とともに作り上げ、切れ目のない医療の提供が可能となります。
提携医療機関数は641機関を突破しており、委託患者数は93,700人以上、5都市6医師会と契約を結んでいます。多くの医療機関で導入されている実績があり、提携後、離職率や働き方の改善を実感していただいております。
また、現在ファストドクターでは在宅医療を行う医療機関者様を対象に、無料トライアルを含めた特別キャンペーンを実施しています。夜間休日の往診やオンコールでお悩みの場合は、ぜひご相談ください。



関連記事RELATED







